Возбудитель инфекции хламидиоз – это хламидия трахоматис.
Это заболевание – одно из самых распространенных ЗППП на планете. Оно характеризуется быстрым распространением на внутренние половые органы и частым развитием бесплодие.
Возбудитель хламидиоза – самая частая причина синдрома Рейтера. При этом осложнении возникают аутоиммунные процессы с воспалением суставов и внутренних органов.
Поговорим о том, что значит хламидия трахоматис.
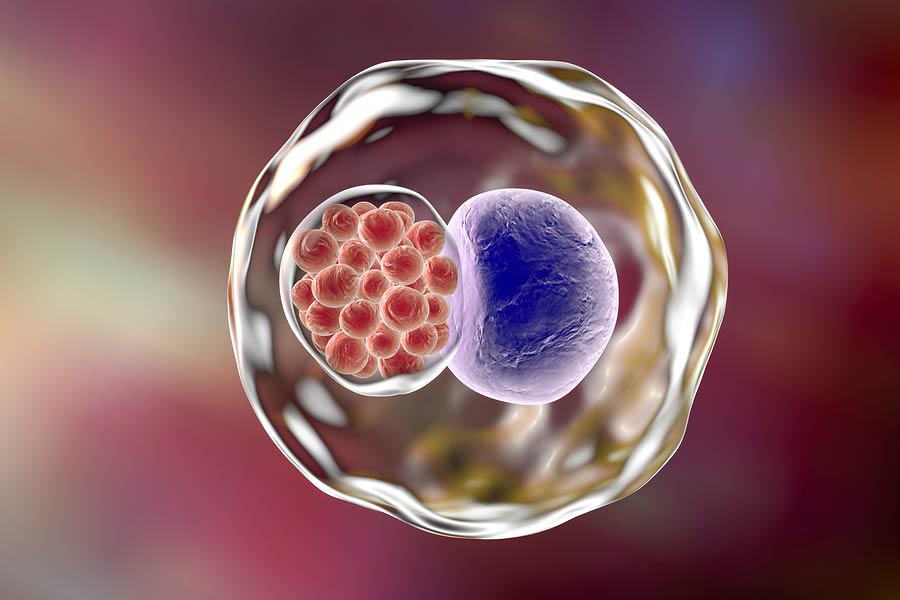
Хламидия – что это
Это грамотрицательная бактерия, возбудитель урогенитального хламидиоза.
Название пошло от греческого слова «хламис», что означает «мантия». Она отражает присутствие оболочки, окружающей микробные клетки.
Особенности хламидий:
- неспособность синтезировать АТФ
- как следствие – внутриклеточное паразитирование
- 2-фазный цикл развития и полиморфизм
Микроорганизмы небольшого размера, имеют круглую форму. Не формируют спор. Строение клетки – как у грамм-отрицательных бактерий. Есть клеточная стенка с двойной внешней мембраной. Хламидии имеют 2-фазный цикл развития.
Есть две формы – инфекционная и вегетативная. Первая представляет собой элементарные тельца. Вторая – ретикулярные тельца. Они выглядят как палочки или имеют овоидную форму. Могут делиться. Тем самым обеспечивают воспроизводство хламидий.
Ретикулярные тельца малоустойчивы вне человеческого организма. Элементарные тельца могут заражать людей. Они способны проникать в клетки урогенитального тракта. Обладают плотной мембраной, а потому относительно устойчивы во внешней среде.
Всего цикл существования хламидий длится 72 часа. Начинается он с прикрепления элементарного тельца к клетке хозяина. Затем путем эндоцитоза хламидия внедряется в клетку. Этот процесс занимает до 10 часов.
В течение последующих 7 часов элементарные тельца преобразуются в ретикулярные. Они начинают многократно делиться. В этот период образуются внутриклеточные колонии хламидий. Увидев их в микроскоп, лаборант пишет в заключении, что присутствуют хламидийные включения.

Они существуют в течение суток. В каждом включении содержится 100-500 ретикулярных телец. В дальнейшие 36 часов образуются промежуточные, а из них – элементарные тельца.
Они разрушают зараженную клетку и выходят из неё. В течение 2-3 суток эти бактерии находятся внеклеточно. Затем они внедряются в другие клетки.
Существует и другие механизмы взаимодействия хламидий с клетками. Они реализуются только в неблагоприятных условиях.
Бактерия может переходить в L-форму. Л-трансформация делает хламидию более устойчивой к антибиотику. Потому что бактерия «сбрасывает» клеточную стенку – одну из мишеней воздействия препаратов.
В дальнейшем хламидия может реверсировать до ретикулярных телец.Вне организма хозяина бактерия неустойчива. Она быстро гибнет при высушивании. При 50 градусах инактивируется через полчаса. Нагревание до 90 градусов уничтожает бактерий за минуту.
При комнатной температуре может сохранять патогенные свойства в течение 1 недели, но только во влажной среде. Поэтому хламидиозом иногда заражаются в бассейнах.
Хламидии быстро гибнут под влиянием:
- ультрафиолета
- этилового эфира
- 70% раствора этилена
- 2% хлорамина
- перекиси водорода
Распространенность хламидиоза
Хламидиоз считается одним из самых распространенных ЗППП.
Среди бактериальных инфекций она является также одной из наиболее контагиозных. Риск заражения во время однократного полового акта достигает 65%.
Хламидия считается вторым по распространенности возбудителем ЗППП. Она выявляется в 3 раза чаще, чем гонококк. Чаще хламидий встречается только трихомонада.
По приблизительным оценкам хламидиозом в мире страдают не менее 50 млн человек.
Пути передачи хламидиоза
Источником инфекции является человек, который болеет острым или хроническим хламидиозом. При этом не имеет значения, есть ли у него симптомы.
При субклиническом течении хронической инфекции он все равно заразен. Основной путь распространения инфекции среди взрослого населения – половой.

Среди детей имеет также значение бытовой путь. В семье, где взрослые страдают хламидиозом, вероятность патологии у ребенка достигает 50%.
Заболевание также передается от матери к ребенку. Хламидия может распространяться трансплацентарно или инфицирует малыша во время родов.
Формы хламидиоза
Изначально хламидия чаще всего поражает уретру. В дальнейшем она распространяется на другие органы.
Пути распространения:
- каналикулярный
- гематогенный
- лимфогенный
Попаданию в другие органы также способствуют сперматозоиды. Они могут переносить хламидий в вышележащие отделы репродуктивной системы женщины. С мужскими гаметами бактерии проникают в матку и фаллопиевы трубы.
Всего есть 3 формы урогенитального хламидиоза по МКБ 10:
- А56.0 – хламидийное воспаление нижних мочеполовых путей
- А56.1 – верхних (маточные трубы, яички, простата и т.д.)
- А56.8 – другой локализации
По давности заражения различают свежий хламидиоз и хронический. Свежим он считается в первые 2 месяца болезни.
По клиническому течению хламидиоз бывает:
- острый – с максимальными симптомами
- подострый – слабо выраженная симптоматика
- торпидный – симптомы почти отсутствуют
Часто хронический хламидиоз протекает без симптомов. Он может годами не обнаруживаться.
Но при этом бактерия все равно представляет опасность, потому что:
- заражает других людей
- в случае беременности может стать причиной осложнений и перинатальных потерь
- нередко приводит к бесплодию
- может вызывать синдром Рейтера
Хламидии обнаруживают у 8% женщин с цервикальной дисплазией и у 18% пациенток с раком шейки матки. Поэтому многие авторы полагают, что хламидиоз является фактором канцерогенеза.
Симптомы хламидиоза
Инкубационный период длится от 7 до 21 дня. В среднем – от 10 до 15 дней при половом пути передачи. Далее появляются симптомы.
Особенностью хламидиоза является стертость клинической картины.
Если симптомы возникают, то первые признаки следующие:
- выделения
- зуд
- дизурия
- покраснение
- диспареуния
Иногда симптомов нет вообще. При этом риск распространения инфекции на органы малого таза не только не уменьшается, но даже увеличивается. Причиной, по всей видимости, является отсутствие своевременного лечения и длительное течение болезни.
Ведь пациенты, не страдающие от симптомов, не знают об инфекции и не обращаются к врачу. При осмотре врач часто обнаруживает покраснение слизистой вульвы, влагалища.
В случае распространения инфекции на шейку матки на ней обнаруживаются петехиальные (мелкие, в виде точек) кровоизлияния. Для хламидий характерна многоочаговость поражения. То есть, в воспалительный процесс одновременно вовлекаются несколько органов.
У женщин часто развивается эндоцервицит, эндометрит, поражаются канал шейки, фаллопиевы трубы, яичники.
У мужчин – уретрит, простатит, воспаляются семенные пузырьки, придатки яичка.

При поражении у женщины внутренних половых органов отмечается:
- усиление выделений
- боли в животе
- межменструальные незначительные кровотечения
После поражения органов малого таза хламидия может попадать в брюшную полость. Там она вызывает воспаление тазовой брюшины.
Отмечается сильная лихорадка, боль в животе, напряжение мышц передней брюшной стенки. Эта форма заболевания называется пельвиоперитонит. Он чаще возникает у женщин до 20 лет.
Хламидия опасна при беременности. Она может вызывать самопроизвольные аборты, повышает риск рождения детей с низкой массой тела. Кроме того, при рождении ребенка от страдающей урогенитальным хламидиозом женщины риск обнаружения этой инфекции у малыша достигает 50%.
У мужчин симптомы следующие:
- при поражении органов мошонки – болезненность, односторонняя припухлость
- при простатите – боль в паху, крестце, промежности, прямой кишке
У детей, которые родились от матерей с хламидиозом, чаще всего первично поражаются глаза. Затем через носослезный канал хламидии проникают в дыхательные пути. Развиваются бронхиты и пневмонии хламидийной этиологии. В наиболее тяжелых случаях возможна генерализация инфекции и септические состояния.
Инфицирование возможно и после рождения. Заразить ребенка может мать при уходе за ним. Нередко у девочек 1-7 лет развиваются вульвовагиниты. Иногда – фарингиты, отиты, уретриты и цервициты.
Осложнение хламидиоза: болезнь Рейтера
Болезнь Рейтера – это реактивное поражение органов, чаще всего кожи и суставов. Это иммунная реакция организма.
Некоторые антигены хламидий похожи на человеческие. Поэтому вырабатываемые антитела атакуют не только бактерий, но и собственные клетки.
У мужчин при синдроме Рейтера часто развивается цирцинарный баланопостит. У представителей обоих полов наблюдаются язвы в полости рта. Нередко возникают симптомы поражения почек, нервной системы и сердца. Но чаще всего развивается моноартрит.
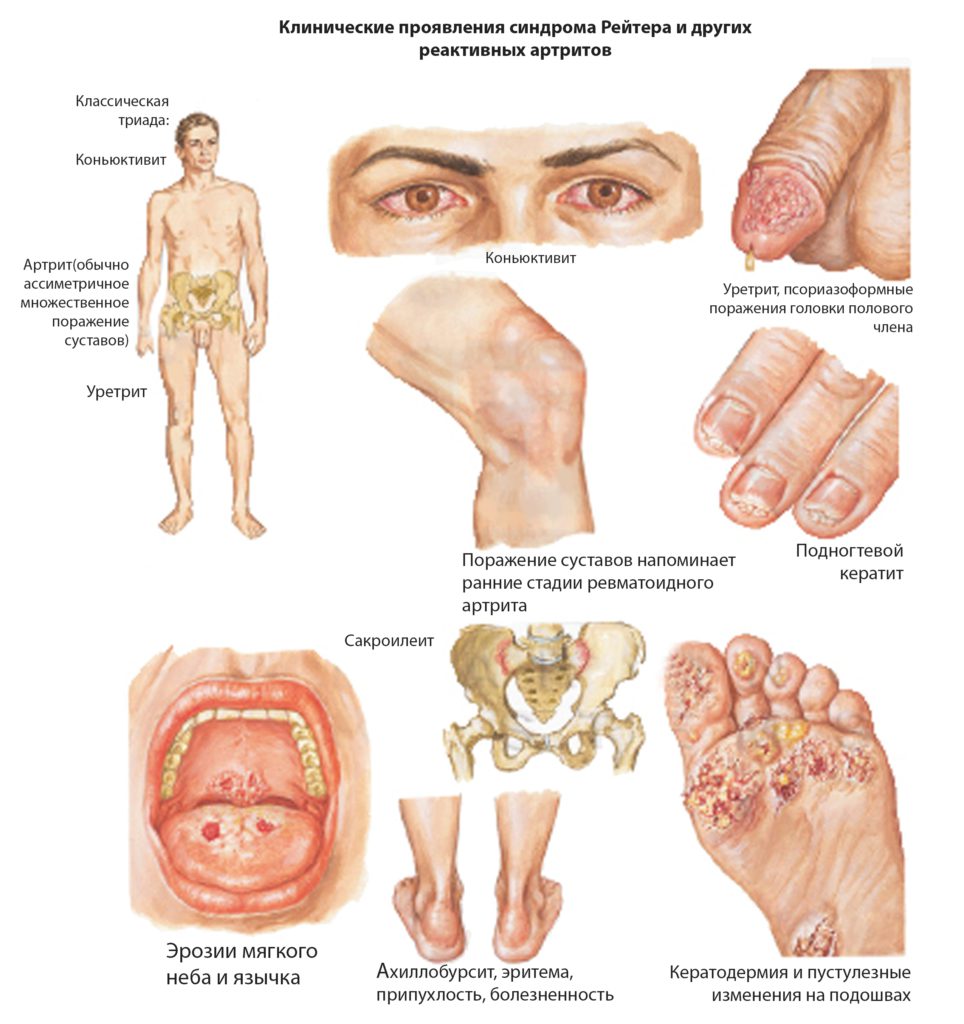
Поражается один крупный сустав, обычно нижней конечности.
Длительность первого эпизода – до полугода. В дальнейшем у 50% больных патология рецидивирует. У 20% пациентов поражаются сухожилия и фасции стопы.
Бесплодие и хламидиоз
Хламидиоз среди всех ЗППП наиболее часто вызывает бесплодие. Это связано с тем, что эта инфекция стимулирует вялотекущий рубцовый процесс.
Хламидия ведет к:
- ухудшению циркуляции крови
- повреждению трансэндотелиального барьера
- кислородному голоданию тканей
- их отечности
- деструкции ворсинок
Усиливается синтез коллагена и пролиферативные процессы. Результатом становится формирование спаек в малом тазу. Развивается трубная непроходимость.
Соответственно, яйцеклетка не может проникнуть из яичника в матку. Это оборачивается для женщины трубным бесплодием.
При неполной непроходимости маточной трубы значительно увеличивается риск внематочной беременности. Потому что оплодотворенная яйцеклетка не может проникнуть в матку и прикрепляется к слизистой оболочке фаллопиевых труб. Трубное бесплодие – одна из самых частых форм снижения фертильности.

А хламидия – самая частая причина трубного бесплодия. У женщин с таким диагнозом эта бактерия выявляется в 50-60% случаев.
Диагностика хламидиоза
Существует несколько методов диагностики хламидиоза:
- микроскопические
- молекулярные
- серологические
- бактериологические
При микроскопии бактерии могут быть обнаружены при условии окраски по Романовскому-Гимзе. В этом случае элементарные тельца визуализируются в пурпурном цвете. Цитоплазма при этом голубая. Голубыми выглядят и ретикулярные тельца.
Иногда применяется ПИФ. Полученный материал обрабатывают антителами, меченными флюорохромом. Если они прикрепляются к соответствующим антигенам, то лаборант может увидеть их в микроскоп. Они начинают светиться.
ПИФ – простой метод диагностики и быстрый. Но он не самый достоверный, поэтому может использоваться лишь как скрининг, а не подтверждающий тест.
Может проводиться посев на хламидиоз.
Культивируют хламидий только на культурах клеток. На искусственных питательных средах они не растут. Это связано с тем, что хламидии – энергетические паразиты. Их клетки не способны сами кумулировать энергию, необходимую для существования.
Наиболее чувствительным и специфичным методом диагностики остается ПЦР. Специфичность теста близка к 100%.

Ложные результаты возможны разве что при загрязнении клинического материала. Чувствительность – около 95%. Иногда у человека с хламидиозом не определяется ДНК этой бактерии, если мазок взят из участка тела, где нет хламидий.
Ещё одним методом диагностики является ИФА. Анализ крови на антитела проводится для определения трех классов иммуноглобулинов: А, М и G.
Метод хорош тем, что:
- может выявить хламидий, где бы те ни находились, потому что антитела вырабатываются, вне зависимости от локализации воспаления
- позволяет установить приблизительную давность заражения
- дает возможность определить, на какой стадии находится инфекция, прогрессирует ли она
При первичном заражении быстро вырабатываются иммуноглобулины М и А. Несколько позже – IgG.
Поэтому трактовка результатов проводится следующим образом:
- положительные IgМ и IgА при отрицательном IgG – свежая инфекция, недавнее заражение (менее 2 недель назад)
- положительные все иммуноглобулины – острая инфекция, заражение от 2 недель до 2 месяцев назад
- все иммуноглобулины отрицательные – нет инфекции, либо человек заразился менее 1 недели назад
- IgG есть, а другие антитела отсутствуют – хроническая инфекция
Имеет значение также определение титра IgG в динамике. При нарастании титра можно диагностировать обострение хламидиоза. При этом IgМ появляются в крови не всегда.
Топическая диагностика хламидиоза
При хламидиозе важно не только обнаружить саму бактерию, но и определить, какие органы вовлечены в воспалительный процесс.
Для этого могут использоваться такие методы:
- 2, 3 или 4-стаканная проба мочи
- уретроскопия
- УЗИ органов малого таза у женщин
- УЗИ органов мошонки у мужчин
- микроскопическое исследование секрета простаты
- спермограмма
Трехстаканная проба мочи основана на том, что моча вначале вымывает бактерий и лейкоциты из уретры, затем – из мочевыделительной системы.

Поэтому она позволяет приблизительно предположить, где имеет место воспаление: уретра, мочевой пузырь, простата, почки.
При уретроскопии врач может осмотреть изнутри уретру. Для этого видеоэндоскопическое оборудование вводится в мочеиспускательный канал. Одновременно может быть выполнена цистоскопия – осмотр мочевого пузыря.
УЗИ – информативный метод, позволяющий оценить структурные нарушения в матке, яичниках, простате, яичках.
Для оценки фертильности мужчины могут сдать спермограмму. В ней видно, нарушен ли сперматогенез. По времени разжижения спермы можно выявить и поражение предстательной железы. Если она не справляется со своей функцией, то эякулят длительное время будет оставаться вязким.
Женщинам для оценки проходимости маточных труб выполняется гистеросальпингография. В матку и трубы вводят контраст. Затем делают несколько рентгеновских снимков. Если жидкость вытекает в брюшную полость через трубы, то они проходимы.
Лечение хламидиоза
При выявлении хламидиоза этиотропная терапия является обязательной.
Для лечения применяются:
- тетрациклины
- макролиды
- фторхинолоны
Используются азитромицин, доксициклин, рокситромицин, спирамицин, тетрациклин, офлоксацин, кларитромицин. Лечение острой формы обычно оказывается более успешным, чем назначение антибиотиков при персистирующей хламидийной инфекции.
Препаратами выбора считаются макролиды.
Часто назначается джозамицин. В том числе он используется при беременности.
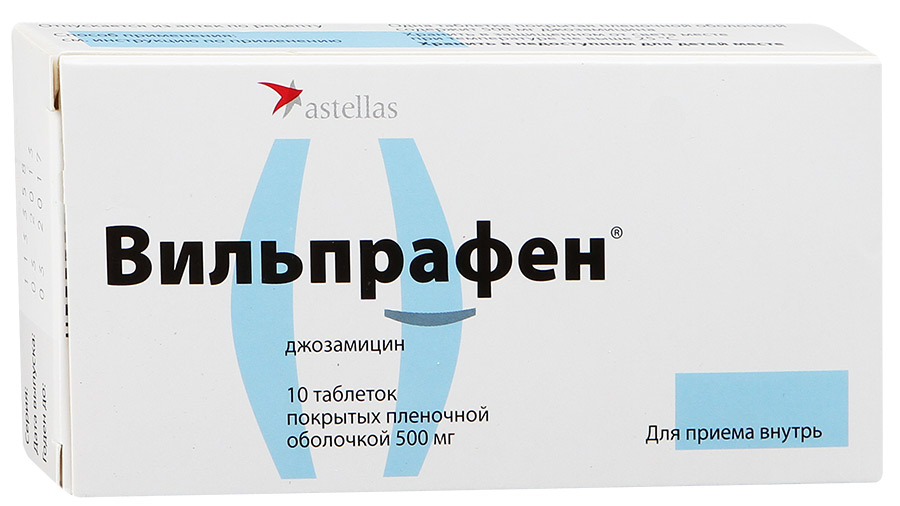
Нередко назначается также доксициклин. Но у беременных его не применяют. Альтернативными препаратами являются фторхинолоны.
При неосложненной хламидийной инфекции нижних мочевыделительных путей назначают такие схемы:
- доксициклин – 1 раз в день по 100 мг, курсом 1 неделя
- азитромицин – 1 грамм однократно
- джозамицин – по 500 мг, дважды в сутки, в течение 1 недели
Альтернативные препараты:
- офлоксацин – по 0,2 г, 2 раза в день, курсом 5 дней
- левофлоксацин – аналогичным курсом, по 0,25 г 1 раз в день
При поражении верхних мочевыделительных путей дозировки аналогичные. Но может быть увеличена длительность лечения. По своему усмотрению врач может продолжить курс терапии до 2-3 недель.
В дополнение к антибиотикам нередко применяются иммуностимуляторы. Иногда эрадикации хламидий стандартными курсами антибиотиков бывает трудно достичь. Это связано с переходом бактерий в защитные формы, неуязвимые к действию многих препаратов.
В таких случаях применяется:
- 2-3 курса антибактериальной терапии с перерывами в 7-10 дней
- дополнительные препараты: ферменты, иммуномодуляторы, инстилляции колларгола
Схемы для лечения детей:
- азитромицин – 10 мг на кг в день, курсом 5 дней
- кларитромицин – 7,5 мг на кг, но не более 500 мг в сутки, в 2 приема, курсом до 2 недель
- рокситромицин – 5-8 мг на кг, но не более 300 мг в день, в 2 приема, в течение 2 недель
- спирамицин – назначается только при весе ребенка более 20 кг, в дозе 1,5 млн ЕД на 10 кг веса, в 3 приема, курсом от 3 до 7 дней
- джозамицин – 1 раз в день, средняя суточная доза 40 мг на кг, курс 5 дней
Контрольные анализы на хламидиоз
Основная цель лечения состоит в эрадикации хламидий. Достигнута ли эта цель, можно проверить, сдав контрольные анализы после лечения.
Контроль излеченности может проводиться одним из двух методов:
- ПЦР
- культуральное исследование
Посев назначают через 2 недели после окончания курса лечения антибиотиками.
ПЦР – не ранее чем через 1 месяц после приема последней дозы препарата.
Бывают случаи, когда лечение завершено, но хламидиоз сохраняется. Тогда требуется повторный курс терапии. Он проводится с использованием других препаратов. Врач назначает альтернативные схемы лечения, обычно с использованием фторхинолонов.
Причины отсутствия эффекта:
- переход бактерий в L-формы
- антибиотикорезистентность (устойчивость возбудителя хламидиоза к лечению)
- несоблюдение больным рекомендаций врача в полной мере
Профилактика хламидиоза
Первичная профилактика заключается в использовании презервативов.

Следует ограничить количество половых партнеров.
Профилактика хламидиоза у детей предполагает своевременное лечение беременных женщин. Может выполняться кесарево сечение. Но при этом высокий риск заражения ребенка в первые месяцы жизни от матери, если она не излечена.
Путь заражения – контактный. По приблизительным оценкам, так заражаются до 30% новорожденных. Профилактика после секса заражения включает использование антибиотиков.
В организме человека отмечается устойчивость возбудителя хламидиоза к Мирамистину. Поэтому экстренная профилактика с использованием этого препарата может быть неэффективной. Обычно принимают 0,5 граммов азитромицина. Он снижает риск развития хламидиоза.
При подозрении на хламидиоз обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.

